Ernia del disco:
Una parola che probabilmente ha creato più danni psicologici della lesione stessa. Quante persone nel sentire questo termine hanno pensato: “Non recupererò mai più” ; “La mia schiena non sarà mai più quella di prima” o ancora ” dovrò per forza operarmi” ?
Come Fisioterapisti abbiamo la continua sfida di dover fare anche da “coach” ai nostri pazienti; siamo costantemente attenti ai messaggi che diamo loro perché l’aspetto psicologico e comunicativo sappiamo essere fondamentale. Non solo dunque attraverso il recupero fisico con i giusti esercizi e le giuste manovre, ma dopo un infortunio alla schiena è fondamentale incoraggiare il proprio paziente a credere che andrà via via sempre meglio.
Le ernie del disco sono spesso la causa del mal di schiena, ma recentemente è stato dimostrato che “dal 60% al 90% delle ernie del disco lombare possono essere trattate con successo con un approccio conservativo” (Chiu, et al., 2001, p. 185). Questa è una conferma di quanto da anni vediamo nella nostra pratica clinica ed è un messaggio forte e chiaro sia per i medici che per i pazienti!
Per molte persone, l’imaging medico – come la risonanza magnetica – diventa una parte fondamentale della loro valutazione , riguardo a questa considerazione c’è costante dibattito riguardo alla reale necessità clinica di imaging (una RMN) per confermare la diagnosi. E’ stato inoltre più volte evidenziato l’effetto potenzialmente dannoso che un referto di RMN può avere (mentalmente) se letto dal paziente in assenza di adeguate spiegazioni.
Spesso viene prescritta una risonanza magnetica per confermare la diagnosi clinica ma, curiosamente, non ci si preoccupa poi di ripetere l’esame a sintomi aboliti. Una Rmn a fine percorso riabilitativo potrebbe anche non mostrare una scomparsa od un riassorbimento dell’ernia, quello che il paziente non sa è che spesso ci si trova infatti a trattare una lombalgia che con l’ernia (già presente magari da molto tempo) non aveva nulla a che fare.
innumerevoli studi dimostrano infatti che:
La gente può avere uno o più bulging od ernie del disco in assenza di sintomi, altri possono avere dolore senza alcuna patologia del disco, altri ancora migliorano nonostante la RMN rimanga invariata anche a sintomi scomparsi.
Mentre la RMN resta uno strumento di valutazione eccellente, porta purtroppo l’onere di dare ai pazienti una bella immagine mentale di quanto grave sia il loro infortunio e questo può contribuire a far sviluppare pensieri negativi circa le possibilità di recupero e la prognosi.
Da anni nella nostra pratica clinica quotidiana dobbiamo sfatare miti riguardo alle ernie, alla loro guarigione e alla necessità di chirurgia, questo anche perché in passato c’è stato spesso un “over treatment” chirurgico. Alla luce di ciò, oggi, le linee guida sono state modificate e diversi neurochirurghi, in assenza di sintomi allarmanti consigliano un adeguata fisioterapia.
Dobbiamo spesso ricordare ai nostri assistiti che la chirurgia non è una scelta fatta in base ai risultati della risonanza magnetica ma in base al quadro clinico del paziente. Sarà il clinico, in accordo con il paziente, a decidere se è il caso di intervenire chirurgicamente o meno; nella maggioranza dei casi, fortunatamente la Fisioterapia è efficace non solo a superare la fase acuta ma anche a prevenire le successive recidive.
Recentemente ho riletto questo brillante articolo che desidero condividere con voi:
Nel 2014, Chiu e colleghi hanno condotto una revisione sistematica degli studi esistenti per determinare la probabilità di una regressione spontanea della patologia del disco. Lo scopo della revisione sistematica è stato quello di indagare la probabilità che un ernia del disco regredisca grazie a trattamenti conservativi (non chirurgici ma fisioterapici dunque) o spontaneamente. La loro ricerca ha incluso infatti solo pazienti che avevano fatto un adeguata fisioterapia o non avevano seguito alcun trattamento.
I vari tipi di ernia
In questo studio, le ernie del disco sono state classificate utilizzando i termini della “Combined Task Forces”, un comitato formato dal “North American Spine Society”, “American Society of Spine Radiology” e “American Society of Neurobiology”. Nel 1995 hanno pubblicato una classificazione che comprende le seguenti descrizioni:
- bulging (rigonfiamento)
- focal protrusion (focalità erniaria)
- broad-based protrusion (protrusione a largo raggio)
- extrusion (ernia estrusa)
- sequestration (sequestro)
Sulla base di questa classificazione gli autori osservano che la parola “ bulging” non può essere usata per descrivere tutti i problemi e la parola ernia è in realtà la preferita e più inflazionata.
Precisazioni terminologiche fatte dagli autori:
L’”ernia del disco” è presente se vi è uno spostamento del materiale discale localizzato e non semplicemente uno spostamento verso l’esterno, come avviene in caso di alcuni tipi di “bulging” (Fardon & Milette 2001, p.E100).
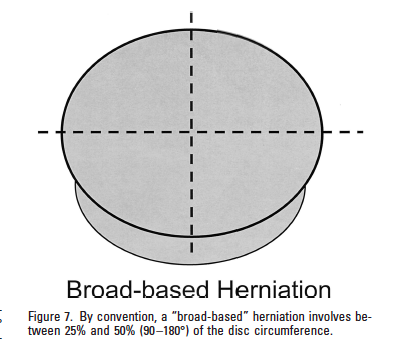
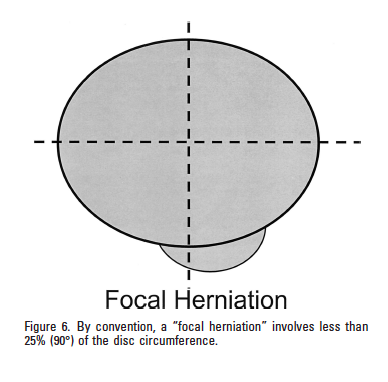
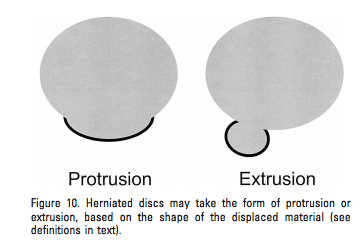
Un disco si definisce ” protruso” se lo spazio di debordanza (in qualsiasi direzione) tra i bordi del disco è inferiore alla distanza fra i bordi della base, misurata nello stesso piano. Inoltre si precisa che le protrusioni possono essere “focali” o “a largo raggio” (Fardon & Milette 2001, p.E100).
Il termine “ernia estrusa” è coerente con il significato del linguaggio laico e si riferisce ad una quantità di materiale costretta da un dominio ad un altro attraverso un’apertura. Il materiale discale estruso che invece non ha continuità con il disco di origine può essere ulteriormente specificato e catalogato come “sequestro” (Fardon & Milette 2001, p.E100-E101; Fardon & Milette, 2001, p. E96; Fardon & Milette, 2001, p. E96; Fardon & Milette, 2001, p. E97).
In base alla mia esperienza ed anche secondo questi ricercatori, questa è stata la prima revisione sistematica su questo argomento.
I risultati dello studio hanno portato alla luce qualcosa di interessante; la probabilità di una regressione spontanea è del:
- 96% per i sequestri del disco.
- 70% per le ernie del disco estruse.
- 41% per le focalità erniaria.
- 13% per i bulging discali.
Ciò significa che maggiore è il grado di ernia del disco, maggiore è il tasso di regressione senza chirurgia.
Ma come avviene la “guarigione”?
Gli autori propongono tre ipotesi su come si verifica la regressione:
- L’ernia rientra nella sua posizione originale (più probabile si verifichi in un bulging o in una focalità erniaria).
- L’ernia viene ridotta/riassorbita attraverso un processo di disidratazione.
- Le ernie del disco nello spazio epidurale hanno una maggiore probabilità di innescare la risposta infiammatoria e immunitaria. Il risultato di ciò è spesso una neovascolarizzazione e l’assorbimento del materiale discale attraverso fagocitosi e disidratazione enzimatica.
Correlazione tra ernia del disco, regressione & miglioramento clinico:
La correlazione tra la regressione della patologia discale e il miglioramento degli esiti clinici è un argomento controverso, purtroppo ci sono così tante variabili che influenzano il recupero di un paziente, (oltre alle dimensioni dell’ernia) che la variabile “dimensioni dell’ernia del disco” da sola non è in grado di predire con certezza i risultati clinici. Questo studio però offre alcune statistiche molto incoraggianti oltre a dirci che le ernie più grandi o più “gravi” hanno spesso una maggiore probabilità di guarigione senza chirurgia.
Concludendo, la prossima volta che una RMN evidenzierà un’ernia voluminosa potremo (e dovremmo) sfruttare questa ricerca per incoraggiare il nostro assistito,(qualora la clinica lo consenta) a tentare un approccio conservativo.
C’è dunque una buona probabilità che si verifichi una regressione ed una guarigione anche in caso di ernie voluminose.
Take Home Message:
Che l’ernia sia grande non significa che non si possa guarire senza chirurgia.
Riferimenti:
Chiu, C. C., Chuang, T. Y., Chang, K. H., Wu, C. H., Lin, P. W., & Hsu, W. Y. (2015). The probability of spontaneous regression of lumbar herniated disc: a systematic review. Clinical rehabilitation, 29(2), 184-195.
Fardon, D. F., & Milette, P. C. (2001). Nomenclature and classification of lumbar disc pathology: recommendations of the combined task forces of the North American Spine Society, American Society of Spine Radiology, and American Society of Neuroradiology. Spine, 26(5), E93-E113.
 Dott. Marco Segina
Dott. Marco Segina
Responsabile della sezione Fisioterapia Ortopedica e Sport del Poliambulatorio Fisiosan con sede a Trieste e a Muggia.
Amministratore della Polisportiva Venezia Giulia SSDarl – con sezioni Volley, Basket, BodyBuilding, Pesistica, Corsa, MountainBike.
Laureato in Fisioterapia con Lode C/o Facoltà di Medicina e Chirurgia di Trieste e Vincitore del premio miglior tesi di Laurea in Italia nel 2008 (Una nuova Scala di Valutazione delle Lombalgie).
Altri titoli:
Master Universitario in ecografia muscoloscheletrica per fisioterapisti e podologi;
Master Universitario in Osteopatia;
Diploma di Osteopractor (American Academy of Manipulative Therapy);
Diploma di Chiroterapia e manipolazioni vertebrali (Manipulation Italian Academy);
Diploma di Preparatore Atletico;
McKenzie method (level A,B,C,D,E);
Stecco method (I e II livello);
Dry Needlig cert. (American Academy of ManipulativeTherapy);
Spinal Manipulation cert. (American Academy of Manual Therapy);
McGill method (I,II,III livello);
Documentarion based care certificate instructor;
Istruttore di Functional Trainig;
Personal Trainer;
Tecnogym Exercise specialist.