Una lettura critica della letteratura scientifica per sfatare un luogo comune che, applicato senza discernimento, rischia di danneggiare i pazienti invece di aiutarli.
Nel mondo della fisioterapia e della medicina muscoloscheletrica circola da anni una massima che, nella sua forma più radicale, suona più o meno così: “Il busto fa male, indebolisce i muscoli, crea dipendenza.” Chi lavora quotidianamente con pazienti in fase acuta sa però che la realtà clinica è spesso più sfumata. Un paziente con un’ernia discale lombare sintomatica, sciatica invalidante e impossibilità di stare in piedi per più di cinque minuti non ha bisogno, in quel preciso momento, di sentirsi dire che il busto è controindicato. Ha bisogno di poter vivere.
L’obiettivo di questo articolo non è riabilitare il corsetto lombare come strumento terapeutico universale — sarebbe scientificamente scorretto — ma costruire un ragionamento clinico preciso su quando il suo utilizzo è giustificato, per quanto tempo, e con quale prospettiva di progressione terapeutica.
La pressione intradiscale e il razionale biomeccanico
Per capire perché un’ortesi lombare può avere senso in fase acuta, è utile partire da un concetto fondamentale: la pressione intradiscale. Gli studi storici di Nachemson e Morris, pubblicati già negli anni Sessanta e ripresi in numerose revisioni successive, hanno documentato come la pressione all’interno del disco intervertebrale vari enormemente in funzione della postura e del carico assiale. In posizione eretta la pressione è già considerevole; con la flessione anteriore e il carico aggiuntivo può aumentare fino a tre-quattro volte rispetto alla posizione supina.
Quando un disco è erniato e il tessuto nucleo polposo comprime una radice nervosa, ogni variazione di pressione intradiscale si traduce in una modulazione diretta del dolore radicolare. Un’ortesi semirigida, riducendo la mobilità in flessione e in rotazione, contribuisce a stabilizzare questo ambiente meccanico e ad attenuare i picchi pressori che si verificano nei movimenti quotidiani obbligati — alzarsi dalla sedia, salire in macchina, piegarsi per raccogliere qualcosa dal pavimento.
Uno studio di van Duijvenbode et al. (2008), incluso in una revisione Cochrane sull’utilizzo delle ortesi lombari nella lombalgia, ha confermato che i dispositivi di supporto lombare riducono la mobilità spinale e, in misura variabile, la percezione del dolore nel breve termine, pur con un’evidenza complessiva giudicata moderata per quanto riguarda gli outcome a lungo termine.¹
Fase acuta con sciatica: il paziente che non riesce a muoversi
L’ernia discale lombare sintomatica con compromissione radicolare rappresenta uno scenario clinico nel quale il dolore acuto non è semplicemente un fastidio: è una barriera che impedisce la partecipazione alle attività quotidiane essenziali, riduce drasticamente la qualità della vita e spinge spesso verso un uso massiccio e prolungato di farmaci antinfiammatori non steroidei (FANS).
Su quest’ultimo punto la letteratura è esplicita. L’uso cronico o ad alto dosaggio di FANS è associato a rischi cardiovascolari, gastrointestinali e renali ben documentati, tanto che le linee guida attuali ne raccomandano l’impiego alla dose minima efficace e per il minor tempo possibile.² Se un’ortesi lombare permette al paziente di mantenere una mobilità funzionale sufficiente nelle ore critiche della giornata — riducendo la necessità di ricorrere al farmaco ogni volta che si alza dal letto o compie un gesto necessario — questo rappresenta un vantaggio clinicamente rilevante, non una scorciatoia.
Una revisione sistematica sull’efficacia delle ortesi lombari nella gestione del dolore radicolare acuto ha concluso che l’utilizzo a breve termine (4-6 settimane) è associato a una riduzione significativa dell’intensità del dolore e a un miglioramento della funzione quotidiana, senza evidenze di effetti negativi sulla forza muscolare paravertebrale quando l’utilizzo è temporaneo e accompagnato da un programma di esercizio.³
Il rischio reale: la dipendenza da ortesi
La preoccupazione che il busto “indebolisca i muscoli” non è infondata, ma va contestualizzata. È un rischio reale quando l’ortesi diventa uno strumento permanente, utilizzato per mesi o anni in assenza di un programma di recupero funzionale. In quel caso, la riduzione dell’input propriocettivo e la diminuzione dell’attività muscolare stabilizzatrice possono effettivamente compromettere il controllo motorio spinale.
Ma questa è una distorsione dell’utilizzo, non una proprietà intrinseca dello strumento. Un’ingessatura non è nociva perché immobilizza un arto fratturato per sei settimane; diventa un problema se non viene mai rimossa. La stessa logica si applica all’ortesi lombare.
Henschke et al. (2010), in una revisione sistematica pubblicata su Spine, hanno evidenziato che le ortesi lombari non mostrano effetti dannosi sulla muscolatura paravertebrale quando vengono utilizzate nel breve termine e inserite in un percorso riabilitativo strutturato.⁴ Il punto critico non è lo strumento, ma la strategia.
Il protocollo che funziona: dall’immobilizzazione selettiva alla decompressione
Un approccio clinicamente razionale e coerente con la letteratura prevede fasi distinte e progressive.
Nella fase acuta più intensa, quando il dolore radicolare è tale da impedire qualsiasi attività, l’ortesi semirigida viene utilizzata nelle ore di maggiore carico funzionale — non ventiquattro ore su ventiquattro, e mai durante il riposo notturno — con l’obiettivo di ridurre i picchi di pressione intradiscale e permettere al paziente di mantenere una partecipazione minima alle attività quotidiane necessarie. In parallelo, si lavora sulla riduzione dell’infiammazione locale con modalità fisioterapiche appropriate e, se necessario, con FANS a dosaggio minimo e durata limitata.
Non appena la finestra di movimento lo consente — spesso già entro la prima settimana — si introducono esercizi di decompressione spinale. Le tecniche derivate dal metodo McKenzie, in particolare le estensioni in decubito prono, hanno dimostrato una capacità di riduzione del dolore radicolare acuto attraverso la centralizzazione del sintomo, un fenomeno ampiamente documentato dalla letteratura.⁵ Clare et al. (2004) hanno pubblicato una revisione sistematica su Australian Journal of Physiotherapy che conferma l’efficacia del metodo McKenzie nel ridurre dolore e disabilità nel breve e medio termine rispetto ad altri approcci.⁶
La fase successiva prevede il progressivo abbandono dell’ortesi — riduzione delle ore di utilizzo in parallelo con l’aumento delle ore di esercizio attivo — e l’introduzione di esercizi di stabilizzazione lombare basati sul metodo McGill. Stuart McGill, attraverso decenni di ricerca biomeccanica pubblicata su riviste internazionali, ha dimostrato come la stabilità spinale dipenda dalla coordinazione e dalla resistenza di un sistema muscolare complesso — trasverso addominale, multifido, muscoli del pavimento pelvico — piuttosto che dalla forza bruta.⁷ I suoi esercizi fondamentali (curl-up modificato, bird-dog, side plank) hanno dimostrato di attivare in modo selettivo questi muscoli stabilizzatori riducendo il carico compressivo sulla colonna.
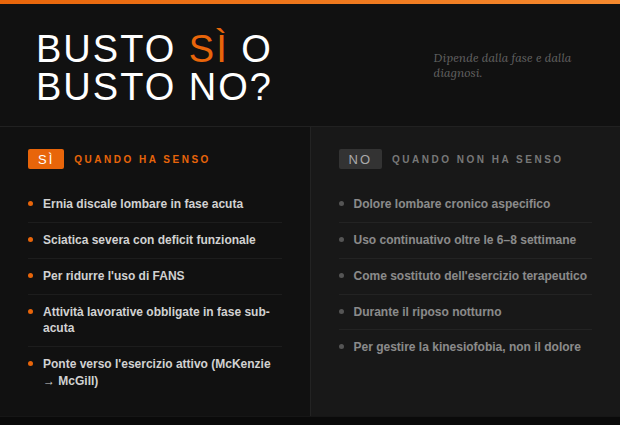
Cosa dice la letteratura in sintesi
Il quadro che emerge dalla letteratura è quello di uno strumento utile, sottoutilizzato nella fase acuta per eccesso di dogmatismo, e pericoloso solo quando mal prescritto o mai dismesso. Le linee guida europee per la gestione del mal di schiena (NICE 2016, aggiornate 2020) non raccomandano le ortesi come trattamento di prima linea per il dolore lombare cronico aspecifico — e su questo punto il consenso scientifico è solido.⁸ Ma il dolore lombare cronico aspecifico non è un’ernia discale sintomatica in fase acuta con sciatica invalidante, e trattare questi due scenari con la stessa risposta clinica è un errore diagnostico prima ancora che terapeutico.
Il dogma del movimento a tutti i costi: quando l’ideologia sostituisce la clinica
C’è una corrente di pensiero che negli ultimi anni ha conquistato spazio nei corsi di formazione, nei post sui social e in certi ambienti della fisioterapia moderna, e che si riassume in una formula apparentemente inattaccabile: il movimento è medicina. In linea di principio, è vero. La letteratura è inequivocabile nel condannare il riposo prolungato a letto come strategia terapeutica per il mal di schiena, e il ritorno graduale all’attività è raccomandato da tutte le principali linee guida internazionali. Il problema non è il principio. Il problema è quando il principio diventa un’ideologia, e l’ideologia sostituisce il ragionamento clinico.
Perché chi ha davvero trattato un paziente con un’ernia discale L4-L5 in fase acuta, sciatica a 9/10 sulla scala del dolore e impossibilità di stare eretto per più di tre minuti, sa che proporre in quel momento un programma di esercizi attivi non è evidence-based: è una dichiarazione di incompetenza pratica mascherata da rigore scientifico. La letteratura che sostiene il movimento come terapia è costruita prevalentemente su popolazioni con dolore lombare cronico aspecifico — non su pazienti con radicolopatia acuta severa. Applicare quelle evidenze indiscriminatamente a uno scenario clinico completamente diverso non è medicina basata sulle prove: è una lettura superficiale della letteratura, o peggio, una lettura mai fatta.
Vale la pena chiedersi, senza troppa diplomazia, da dove venga questo radicalismo. Una risposta possibile — e clinicamente plausibile — è che chi predica il movimento sempre e comunque semplicemente non ha mai gestito questi pazienti nella fase più acuta, o li ha gestiti così male da non aver mai visto i risultati che si ottengono con un approccio graduato e ragionato. È molto più facile costruire una posizione ideologica coerente quando non si è mai stati seduti di fronte a qualcuno che piange di dolore e non riesce ad allacciarsi le scarpe.
Il vero clinico non ha dogmi. Ha strumenti, indicazioni e controindicazioni. Sa che il corsetto lombare usato per tre settimane in fase acuta non crea dipendenza, non indebolisce i muscoli in modo permanente e non contraddice la letteratura — a condizione che faccia parte di una strategia progressiva che punta fin dal primo giorno al recupero della funzione attiva. Sa anche che mandare un paziente a casa con la sola indicazione di “muoversi” quando non riesce a camminare fino al bagno senza smorfie di dolore non è fisioterapia: è l’assenza di fisioterapia con una giustificazione teorica sopra.
Il movimento è medicina. Ma la medicina si prescrive con una diagnosi, una dose e una tempistica. Non si somministra a caso perché fa tendenza.
Una nota personale
Permettetemi di chiudere con qualcosa che va oltre la letteratura.
Ho avuto anch’io più episodi di ernia discale lombare sintomatica nel corso degli anni. Uno di questi è stato abbastanza severo da richiedere un intervento chirurgico, perché avevo sviluppato i sintomi di una sindrome della cauda equina — una condizione che non lascia spazio a esperimenti terapeutici. Ma negli episodi precedenti, quelli che si collocavano in quella zona grigia tra il dolore intenso e la vera emergenza neurologica, ho dovuto fare i conti con la realtà che avevo davanti: un fisioterapista convinto del valore del movimento che non riusciva ad alzarsi dal letto la mattina senza aggrapparsi al comodino.
In quelle settimane il busto lombare mi ha permesso di continuare a lavorare, di non sommergere il mio organismo di antinfiammatori e di arrivare alla finestra di movimento sufficiente per iniziare a fare gli esercizi che conoscevo bene in teoria e che in quel momento non avrei potuto eseguire senza quel supporto temporaneo. Non ho perso massa muscolare. Non ho creato dipendenza. Ho recuperato, e ho recuperato prima di quanto avrei fatto affidandomi alla sola attesa o al solo farmaco.
Quella esperienza non ha cambiato la mia visione del movimento come obiettivo terapeutico centrale. Ha cambiato la mia disponibilità a usare tutti gli strumenti che ho a disposizione per arrivarci.
Conclusione
Il busto lombare non è un nemico da bandire, né una soluzione definitiva da abbracciare per la Lombalgia. È uno strumento con indicazioni precise, una finestra temporale di utilizzo definita e un ruolo all’interno di una strategia più ampia che deve sempre puntare al recupero della funzione attiva. Prescriverlo senza un piano di progressione è un errore; non prescriverlo mai per paura di un dogma non supportato dall’evidenza è un altro errore, e ha un costo umano che si misura in giorni di dolore inutile, dosi di farmaci non necessarie e pazienti che perdono fiducia nella possibilità di tornare a muoversi.
La clinica si esercita nel mezzo, dove i principi generali incontrano la persona specifica che hai davanti.
Bibliografia
¹ van Duijvenbode IC, Jellema P, van Poppel MN, van Tulder MW. “Lumbar supports for prevention and treatment of low back pain.” Cochrane Database of Systematic Reviews, Issue 2, 2008. DOI: 10.1002/14651858.CD001823.pub3
² Enthoven WT, Roelofs PD, Deyo RA, van Tulder MW, Koes BW. “Non-steroidal anti-inflammatory drugs for chronic low back pain.” Cochrane Database of Systematic Reviews, Issue 2, 2016. DOI: 10.1002/14651858.CD012087
³ Oleske DM, Lavender SA, Andersson GB, Kwasny MM. “Are back supports plus work style education more effective in reducing work disability than work style education alone?.” Spine, 32(20):2169–2176, 2007. DOI: 10.1097/BRS.0b013e31814b86fb
⁴ Henschke N, Ostelo RW, van Tulder MW, et al.. “Behavioural treatment for chronic low-back pain.” Cochrane Database of Systematic Reviews, Issue 7, 2010. DOI: 10.1002/14651858.CD002014.pub3
⁵ Donelson R, Silva G, Murphy K. “Centralization phenomenon: its usefulness in evaluating and treating referred pain.” Spine, 15(3):211–213, 1990. DOI: 10.1097/00007632-199003000-00013
⁶ Clare HA, Adams R, Maher CG. “A systematic review of efficacy of McKenzie therapy for spinal pain.” Australian Journal of Physiotherapy, 50(4):209–216, 2004. DOI: 10.1016/S0004-9514(14)60110-0
⁷ McGill SM, Karpowicz A. “Exercises for spine stabilization: motion/motor patterns, stability progressions, and clinical technique.” Archives of Physical Medicine and Rehabilitation, 90(1):118–126, 2009. DOI: 10.1016/j.apmr.2008.06.026
⁸ National Institute for Health and Care Excellence (NICE). “Low back pain and sciatica in over 16s: assessment and management. NICE Guideline NG59.” NICE, 2016 (aggiornate 2020). DOI: https://www.nice.org.uk/guidance/ng59
 Dott. Marco Segina
Dott. Marco Segina
Responsabile della sezione Fisioterapia Ortopedica e Sport del Poliambulatorio Fisiosan con sede a Trieste e a Muggia.
Amministratore della Polisportiva Venezia Giulia SSDarl – con sezioni Volley, Basket, BodyBuilding, Pesistica, Corsa, MountainBike.
Laureato in Fisioterapia con Lode C/o Facoltà di Medicina e Chirurgia di Trieste e Vincitore del premio miglior tesi di Laurea in Italia nel 2008 (Una nuova Scala di Valutazione delle Lombalgie).
Altri titoli:
Master Universitario in ecografia muscoloscheletrica per fisioterapisti e podologi;
Master Universitario in Osteopatia;
Diploma di Osteopractor (American Academy of Manipulative Therapy);
Diploma di Chiroterapia e manipolazioni vertebrali (Manipulation Italian Academy);
Diploma di Preparatore Atletico;
McKenzie method (level A,B,C,D,E);
Stecco method (I e II livello);
Dry Needlig cert. (American Academy of ManipulativeTherapy);
Spinal Manipulation cert. (American Academy of Manual Therapy);
McGill method (I,II,III livello);
Documentarion based care certificate instructor;
Istruttore di Functional Trainig;
Personal Trainer;
Tecnogym Exercise specialist.


