C’è una frase che attira sempre l’attenzione perché tocca un nervo scoperto: “Pensava di aver mal di schiena… ma era un tumore.”
Funziona come gancio, sì. Ma se la lasci lì, senza contesto, rischi due effetti collaterali: terrorismo psicologico e valanga di risonanze inutili.
La verità clinica è più interessante (e più utile): nel 90% dei casi il mal di schiena è “non specifico”, cioè non esiste una singola lesione “colpevole” identificabile e il problema è spesso meccanico-funzionale, influenzato da carichi, sensibilizzazione, sonno, stress, decondizionamento e strategie di movimento.¹ E proprio perché è così frequente, la medicina moderna ha sviluppato un approccio molto pratico: intercettare i pochi casi in cui il dolore lombare è la spia di qualcosa di non-meccanico, e nel resto lavorare bene su diagnosi funzionale e riabilitazione.²
In questo articolo ti spiego:
- perché lordosi e ernia del disco vengono spesso fraintese;
- quante volte davvero una lombalgia “nasconde” cause serie non meccaniche;
- quali patologie internistiche possono imitare un mal di schiena;
- e come ragionare in modo intelligente (senza panico, ma senza superficialità).
Mal di schiena: quanto spesso è “qualcosa di serio”?
Partiamo dai numeri, quelli che ti permettono di parlare con autorevolezza senza fare allarmismo.
- LBP non specifica ≈ 90% dei casi.¹
- Patologie gravi non diagnosticate nei pazienti che arrivano dal medico di base per lombalgia acuta: rare (<1%).²
In uno studio prospettico su oltre 1100 pazienti in primary care, i casi di patologia seria “nuova” furono pochissimi (prevalenza complessiva sotto l’1%), con la frattura come causa più frequente e la neoplasia estremamente rara.²
Quanti su 1000 hanno una causa non meccanica?
Dipende dal contesto (pronto soccorso ≠ ambulatorio ≠ oncologia), ma in “primary care” la quota di cause gravi non meccaniche è dell’ordine di pochi casi su 1000.²
Questo è il punto chiave: non è “mai”, ma è raro.
“E nello specifico: quanti su 1000 possono avere un tumore al colon?”
La domanda “tumore” nel mal di schiena, nelle linee guida, di solito si riferisce a neoplasie con coinvolgimento vertebrale/metastatico (o mieloma, o tumori spinali), non al tumore “localizzato” nel colon.³
- In primary care, la neoplasia come causa di lombalgia è tipicamente ~0,1% (≈ 1 su 1000) o anche meno, a seconda delle coorti e dei criteri.², ³
- Tra tutte le malattie metastatiche della colonna, quelle di origine colorettale sono una minoranza: è stato riportato che l’adenocarcinoma colorettale rappresenta circa 1,5%–4,7% delle metastasi spinali.¹²
Se “cancro come causa di mal di schiena” in primary care è ~1/1000² e solo una piccola quota delle metastasi spinali è di origine colorettale¹², allora il “mal di schiena da tumore del colon” come spiegazione iniziale del sintomo, in quell’ambiente, diventa molto più raro di 1/1000 (ordine di grandezza: decimi di caso su 10.000).
Non è una statistica “ufficiale” unica (perché dipende dal setting), ma il messaggio clinico è solido: possibile, sì; probabile, no.², ¹²
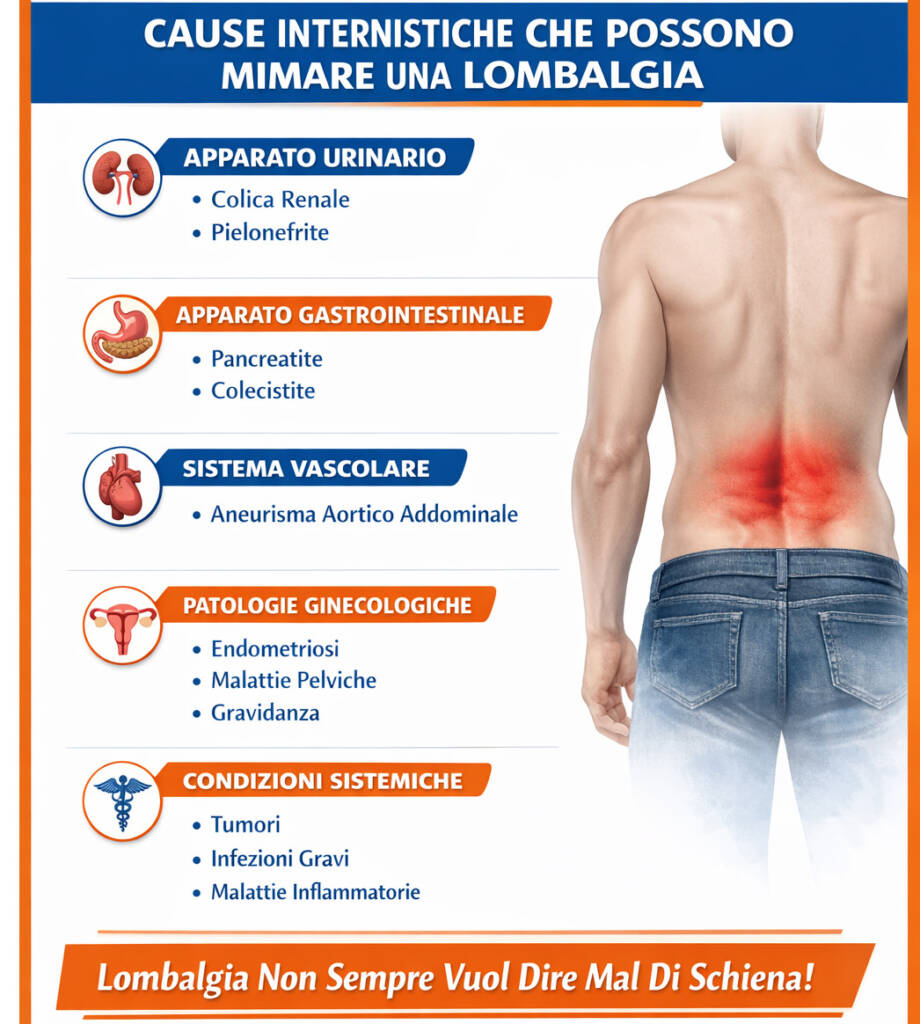
Cause internistiche che possono mimare una lombalgia
Qui conviene ragionare per famiglie di apparati che possono dare lombalgia:
1) Apparato urinario: colica renale e pielonefrite
- Calcoli/colica renale: dolore al fianco o lombare, spesso intenso e colico, può irradiarsi verso inguine/genitali, spesso con nausea; talvolta ematuria.¹³
- Pielonefrite (infezione renale): febbre, brividi, nausea, sintomi urinari + dolore al fianco/lombare con dolorabilità alla percussione lombare.¹⁴
2) Apparato gastrointestinale: pancreatite e colecisti
- Pancreatite acuta: dolore epigastrico importante che frequentemente irradiata alla schiena, nausea/vomito.¹⁵
- Colecistite/colecistopatia: dolore in ipocondrio destro/epigastrio che può irradiarsi a scapola o dorso.¹⁶
3) Vascolare: aneurisma aortico addominale (AAA)
È raro, ma è “quello che non vuoi perdere”: può dare dolore addominale, lombare o sincope; e i segni classici non sono sensibili al 100%.¹¹
Se hai un paziente a rischio (età, fumo, vasculopatie) + dolore atipico e malessere, qui la fisioterapia non è il primo step: serve inquadramento medico.
4) Ginecologico (nelle donne): endometriosi, patologie pelviche, gravidanza
Non entro in dettagli infiniti, ma il concetto è: dolore lombare ciclico, associato a ciclo, rapporti o sintomi pelvici o urinari → pattern da riconoscere e inviare a specialista.
5) Sistemico, infiammatorio e infezioni
Febbre, immunosoppressione, dolore notturno ingravescente, perdita di peso non spiegata, storia oncologica, dolore che non cambia con posizioni/carico: sono segnali che aumentano la probabilità pre-test e vanno trattati come tali.³
Quindi: quando preoccuparsi davvero?
- Se il dolore è meccanico (cambia con movimenti/posizioni, tolleranza al carico, rigidità “gestibile”, migliora col riscaldamento o con strategie), spesso è un problema riabilitabile;¹²
- se compaiono segnali sistemici o neurologici importanti, o un pattern viscerale/vascolare, si cambia corsia e si fa inquadramento medico.³, ¹¹
Nel nostro lavoro quotidiano la cosa più efficace è questa sequenza:
- Classificazione clinica iniziale (non-specifico vs radicolare/stenosi vs sospetto specifico/non-meccanico).⁴
- Se è “meccanico/non specifico”: educazione + progressione del carico + esercizio mirato + terapia manuale quando serve (non come fine, ma come mezzo).¹⁴
- Se c’è anche solo il dubbio ragionevole di causa non-meccanica: invio/contatto medico con motivazione chiara e documentata.³
Bibliografia
- World Health Organization (WHO).
Low back pain. Fact sheet. 2023.
Disponibile su: https://www.who.int/news-room/fact-sheets/detail/low-back-pain
- Henschke N, Maher CG, Refshauge KM, et al.
Prevalence of and screening for serious spinal pathology in patients presenting to primary care settings with acute low back pain.
Arthritis & Rheumatism. 2009;60(10):3072–3080.
DOI: 10.1002/art.24853
Link: https://pubmed.ncbi.nlm.nih.gov/19790051/
→ Studio chiave per il dato sulla bassa prevalenza di patologie serie (<1%) in primary care.
- Henschke N, Maher CG, Refshauge KM, et al.
Red flags to screen for malignancy in patients with low-back pain.
Cochrane Database of Systematic Reviews. 2013.
DOI: 10.1002/14651858.CD008686.pub2
Link: https://pubmed.ncbi.nlm.nih.gov/23450586/
→ Accuratezza limitata delle red flags singole per individuare tumore.
- Chou R, Qaseem A, Owens DK, Shekelle P.
Diagnostic imaging for low back pain: advice for high-value health care from the American College of Physicians.
Annals of Internal Medicine. 2011;154(3):181–189.
DOI: 10.7326/0003-4819-154-3-201102010-00008
Link: https://pubmed.ncbi.nlm.nih.gov/21282698/
→ Imaging non indicato in assenza di red flags.
- Brinjikji W, Luetmer PH, Comstock B, et al.
Systematic literature review of imaging features of spinal degeneration in asymptomatic populations.
American Journal of Neuroradiology. 2015;36(4):811–816.
DOI: 10.3174/ajnr.A4173
Link: https://pubmed.ncbi.nlm.nih.gov/25430861/
→ Alta prevalenza di degenerazioni ed ernie anche negli asintomatici.
- Roussouly P, Pinheiro-Franco JL.
Biomechanical analysis of the spino-pelvic organization and adaptation in pathology.
European Spine Journal. 2011;20(Suppl 5):609–618.
DOI: 10.1007/s00586-011-1928-x
Link: https://pubmed.ncbi.nlm.nih.gov/21918821/
→ Relazione tra assetto sagittale (lordosi) e biomeccanica lombare.
- Been E, Kalichman L.
Lumbar lordosis.
Spine Journal. 2014;14(1):87–97.
DOI: 10.1016/j.spinee.2013.07.444
Link: https://pubmed.ncbi.nlm.nih.gov/23954154/
→ Significato clinico della lordosi lombare.
- Kalichman L, Hunter DJ.
Lumbar facet joint osteoarthritis: a review.
Seminars in Arthritis and Rheumatism. 2007;37(2):69–80.
DOI: 10.1016/j.semarthrit.2007.01.007
Link: https://pubmed.ncbi.nlm.nih.gov/17631374/
→ Sovraccarico faccettale e dolore lombare.
- Zhong M, Liu JT, Jiang H, Mo W, Yu PF, Liu B.
Incidence of spontaneous resorption of lumbar disc herniation: meta-analysis.
Pain Physician. 2017;20(1):E45–E52.
Link: https://pubmed.ncbi.nlm.nih.gov/28072796/
→ Regressione spontanea dell’ernia.
- Peul WC, van Houwelingen HC, van den Hout WB, et al.
Surgery versus prolonged conservative treatment for sciatica.
New England Journal of Medicine. 2007;356:2245–2256.
DOI: 10.1056/NEJMoa064039
Link: https://pubmed.ncbi.nlm.nih.gov/17538084/
→ Chirurgia vs conservativo nella sciatica.
- Lawall H, et al.
Ruptured abdominal aortic aneurysm: diagnostic accuracy of clinical symptoms.
Academic Emergency Medicine. 2021.
DOI: 10.1111/acem.14475
Link: https://pubmed.ncbi.nlm.nih.gov/34626257/
→ Presentazione clinica di AAA rotto.
- Klimo P Jr, Schmidt MH.
Surgical management of spinal metastases.
Oncologist. 2004;9(2):188–196.
DOI: 10.1634/theoncologist.9-2-188
Link: https://pubmed.ncbi.nlm.nih.gov/15047921/
→ Distribuzione delle metastasi spinali per tumore primario (colon 1,5–4,7%).
- Scales CD Jr, Smith AC, Hanley JM, Saigal CS.
Prevalence of kidney stones in the United States.
European Urology. 2012;62(1):160–165.
DOI: 10.1016/j.eururo.2012.03.052
Link: https://pubmed.ncbi.nlm.nih.gov/22498635/
- Foxman B.
Epidemiology of urinary tract infections.
American Journal of Medicine. 2002;113(Suppl 1A):5S–13S.
DOI: 10.1016/S0002-9343(02)01054-9
Link: https://pubmed.ncbi.nlm.nih.gov/12113866/
- Banks PA, Bollen TL, Dervenis C, et al.
Classification of acute pancreatitis—2012 revision of the Atlanta classification.
Gut. 2013;62:102–111.
DOI: 10.1136/gutjnl-2012-302779
Link: https://pubmed.ncbi.nlm.nih.gov/23100216/
- Yokoe M, et al.
Tokyo Guidelines for acute cholecystitis.
Journal of Hepato-Biliary-Pancreatic Sciences. 2018.
DOI: 10.1002/jhbp.517
Link: https://pubmed.ncbi.nlm.nih.gov/29465887/
- World Health Organization (WHO).
 Dott. Marco Segina
Dott. Marco Segina
Responsabile della sezione Fisioterapia Ortopedica e Sport del Poliambulatorio Fisiosan con sede a Trieste e a Muggia.
Amministratore della Polisportiva Venezia Giulia SSDarl – con sezioni Volley, Basket, BodyBuilding, Pesistica, Corsa, MountainBike.
Laureato in Fisioterapia con Lode C/o Facoltà di Medicina e Chirurgia di Trieste e Vincitore del premio miglior tesi di Laurea in Italia nel 2008 (Una nuova Scala di Valutazione delle Lombalgie).
Altri titoli:
Master Universitario in ecografia muscoloscheletrica per fisioterapisti e podologi;
Master Universitario in Osteopatia;
Diploma di Osteopractor (American Academy of Manipulative Therapy);
Diploma di Chiroterapia e manipolazioni vertebrali (Manipulation Italian Academy);
Diploma di Preparatore Atletico;
McKenzie method (level A,B,C,D,E);
Stecco method (I e II livello);
Dry Needlig cert. (American Academy of ManipulativeTherapy);
Spinal Manipulation cert. (American Academy of Manual Therapy);
McGill method (I,II,III livello);
Documentarion based care certificate instructor;
Istruttore di Functional Trainig;
Personal Trainer;
Tecnogym Exercise specialist.


