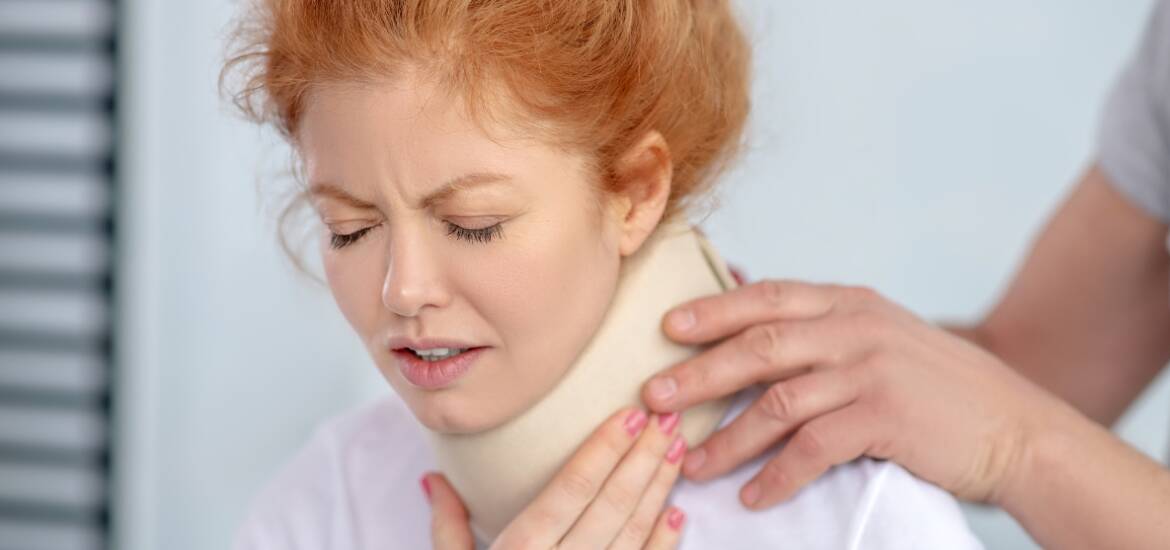
Nei corridoi dei pronto soccorso italiani esiste ancora uno schema quasi automatico: tamponamento, dolore al collo, collare morbido e analgesici a casa. Per anni è stato così. Poi la letteratura scientifica ha iniziato a dire che il collare fa male, che immobilizza, che crea dipendenza psicologica, che rallenta il recupero. E la risposta del sistema — come spesso accade quando arriva un messaggio scomodo — è stata ribaltare il dogma anziché affinarlo. Da “collare sempre” si è passati a “collare mai”. Né l’uno né l’altro è corretto.
La verità clinica è più noiosa, meno ideologica, e molto più utile al paziente.
“Il problema non è il collare. È prescriverlo senza diagnosi, senza criteri, senza strategia e senza una finestra temporale definita.”
Cosa intendiamo quando diciamo “colpo di frusta”
Il termine whiplash descrive un meccanismo di trasferimento di energia accelerazione-decelerazione sul collo, tipico dei tamponamenti posteriori ma non esclusivo di essi. Il risultato clinico è quello che la letteratura chiama Whiplash-Associated Disorder (WAD), classificato dal Quebec Task Force¹ in quattro gradi di gravità crescente:
| Grado | Quadro clinico | Collare |
| WAD I | Dolore, rigidità, nessun segno obiettivo | Non indicato |
| WAD II | Segni muscoloscheletrici: riduzione ROM, dolorabilità | Non raccomandato — mobilizzazione precoce preferita |
| WAD III | Segni neurologici: deficit sensitivi, riduzione riflessi, deficit motori | Valutazione caso per caso — collare semirigido ± fisioterapia |
| WAD IV | Frattura o lussazione vertebrale | Indicazione medica urgente → PS / specialista |
La grande maggioranza dei colpi di frusta da incidente stradale rientra nei gradi I e II. Ed è qui che la letteratura parla chiaro: la mobilizzazione precoce è superiore all’immobilizzazione con collare morbido per riduzione del dolore, recupero del range of motion e prognosi a lungo termine.
Cosa dice la ricerca, senza semplificazioni
Il lavoro di riferimento rimane quello di Rosenfeld e collaboratori, pubblicato su Spine nel 2000 e confermato dal follow-up a tre anni nel 2003.², ³ In un RCT su 97 pazienti con WAD da incidente stradale, il gruppo trattato con mobilizzazione attiva precoce (rotazioni cervicali frequenti, metodo McKenzie) ha ridotto il dolore in misura significativamente maggiore rispetto al gruppo trattato con collare morbido e riposo. A tre anni, solo i pazienti con intervento attivo precoce avevano recuperato un range of motion totale paragonabile a soggetti non traumatizzati. Quelli del gruppo collare, no.
La revisione sistematica con meta-analisi di Christensen e collaboratori (2021)⁴ ha analizzato 4 RCT per un totale di 409 pazienti con WAD acuto, concludendo che l’approccio attivo o la ripresa delle attività normali riduce il dolore a breve termine in misura statisticamente significativa rispetto all’immobilizzazione con collare morbido (SMD −0.80). Vale però la pena sottolineare che la qualità delle prove, valutata con lo strumento GRADE, è classificata come bassa o molto bassa: non perché i risultati siano dubbi, ma perché gli studi presentano limitazioni metodologiche che impongono prudenza prima di universalizzare le conclusioni.
Uno studio osservazionale italiano particolarmente rilevante, pubblicato nel 2021 su dati di due PS di Verona,⁵ ha analizzato 2.162 pazienti con WAD acuto entro 48 ore dal trauma. L’85% aveva ricevuto prescrizione di collare morbido al pronto soccorso. L’analisi con propensity score matching ha mostrato che chi aveva ricevuto il collare aveva un rischio significativamente più alto di ritornare al PS per persistenza dei sintomi entro tre mesi. I numeri: 8,4% di ritorni nel gruppo collare contro 2,5% nel gruppo senza.
IL PUNTO CRITICO CHE TUTTI IGNORANO
La letteratura sul collare cervicale nel WAD è costruita quasi interamente su pazienti con WAD I e WAD II — i gradi più lievi, dove il problema è muscolo-legamentoso e dove la mobilizzazione attiva è biologicamente sensata fin dalle prime ore. Applicare quelle stesse conclusioni a un WAD III con deficit neurologico franco, o a una radicolopatia cervicale acuta da ernia cervicale (ernia del disco cervicale), è un salto logico che la letteratura non supporta. È lo stesso errore di ragionamento che si fa con il busto lombare: prendere studi sulla lombalgia cronica aspecifica e applicarli alla radicolopatia acuta. Gli studi esistono anche per la radicolopatia cervicale acuta. E lì il quadro cambia.
Quando il collare ha senso: la radicolopatia cervicale acuta
L’RCT di Kuijper e collaboratori, pubblicato sul British Medical Journal nel 2009,⁶ è il primo studio randomizzato di qualità su 205 pazienti con radicolopatia cervicale acuta (sintomi da meno di un mese). I pazienti erano assegnati a uno di tre gruppi: collare semirigido con riposo per 3-6 settimane, fisioterapia con esercizi di rinforzo per 6 settimane, oppure wait-and-see. Sia il gruppo collare che il gruppo fisioterapia hanno ottenuto una riduzione del dolore statisticamente e clinicamente significativa rispetto al gruppo di controllo. La differenza nei punteggi VAS era di 17 mm nel gruppo collare e 14 mm nel gruppo fisioterapia — sovrapponibili, entrambe superiori al non-trattamento.
Il Neck Disability Index (NDI) ha mostrato un miglioramento significativo solo nel gruppo collare rispetto al controllo. Questo non significa che la fisioterapia non funzioni — significa che nella fase acuta di una radicolopatia con dolore radicolare severo, l’immobilizzazione temporanea può essere altrettanto efficace e talvolta più tollerabile per il paziente.
La linea guida clinica internazionale sui disturbi da dolore cervicale (Bussières et al., 2016, aggiornata 2022⁷) non raccomanda contro l’uso del collare nella radicolopatia cervicale acuta (WAD III), lasciando la scelta alla preferenza del paziente e alla valutazione clinica. Traduzione: non c’è evidenza per vietarlo in quel contesto.
Il vero problema: il collare come sostituto della diagnosi
Ciò che la letteratura critica — e a ragione — non è tanto il collare come dispositivo, quanto il collare come risposta automatica a qualsiasi dolore cervicale post-traumatico, indipendentemente dalla gravità, dalla diagnosi e dalla fase. Il pronto soccorso che prescrive collare morbido a tutti i tamponamenti non sta seguendo un protocollo clinico: sta seguendo un protocollo burocratico.
Il collare morbido, usato per settimane in un WAD I o II senza alcun programma parallelo di mobilizzazione, fa quattro cose sbagliate simultaneamente: rinforza il comportamento di evitamento del movimento (kinesiofobia), riduce l’input propriocettivo cervicale, trasmette al paziente il messaggio implicito che il collo è fragile e pericoloso, e ritarda l’avvio della fisioterapia attiva. Questi non sono effetti teorici: sono meccanismi documentati che spiegano i dati osservazionali sulla cronicizzazione.
Il dogma del movimento a tutti i costi
Vale la pena dirlo chiaramente, perché nell’ambiente fisioterapico italiano si è diffusa una corrente che predica la mobilizzazione precoce assoluta come principio universale, quasi fosse una questione morale oltre che clinica. “Il collare non si usa più, punto.” Questa posizione è comprensibile come reazione a decenni di prescrizioni indiscriminate — ma è sbagliata quanto la pratica che intende correggere.
Un paziente con WAD III, 50 anni, con brachialgia intensa da compressione radicolare C6, che non riesce a dormire né a stare seduto più di dieci minuti per il dolore irradiato al braccio, non ha bisogno di un professionista che gli spiega che “il movimento è il miglior farmaco”. Ha bisogno di qualcuno che ragioni sulla sua situazione specifica, che consideri l’uso temporaneo di un collare semirigido come riduzione del carico compressivo sulle strutture infiammate, e che costruisca un programma progressivo verso la funzione attiva non appena il quadro acuto si attenua.
Chi predica movimento sempre e comunque in questi casi o non ha gestito mai una radicolopatia cervicale acuta seria, oppure l’ha gestita male e non lo sa ancora.
“Il collare non è un errore. È un errore usarlo senza criterio, senza diagnosi e senza una strategia che preveda fin dal primo giorno la sua progressiva dismissione.”
Come si usa correttamente il collare cervicale, quando indicato
Le indicazioni che emergono dalla letteratura e dall’esperienza clinica nei casi dove il collare è giustificabile possono essere così sintetizzate. Si parla esclusivamente di collare semirigido (non morbido, che non immobilizza realmente nulla⁸), in WAD III con deficit neurologici documentati o radicolopatia cervicale acuta da ernia discale, per un periodo massimo di 3-6 settimane, solo nelle ore di carico e attività, mai di notte, mai come sostituto ma come complemento transitorio a un programma fisioterapico attivo che inizia in parallelo fin dal secondo o terzo giorno.
La dismissione deve essere graduale e pianificata, con un incremento progressivo della mobilizzazione attiva. Il paziente deve capire fin dall’inizio il razionale: lo strumento non cura nulla, riduce il carico sulle strutture infiammate per creare la finestra di tollerabilità necessaria a iniziare il lavoro attivo. Non è una stampella permanente — è un buffer temporaneo.
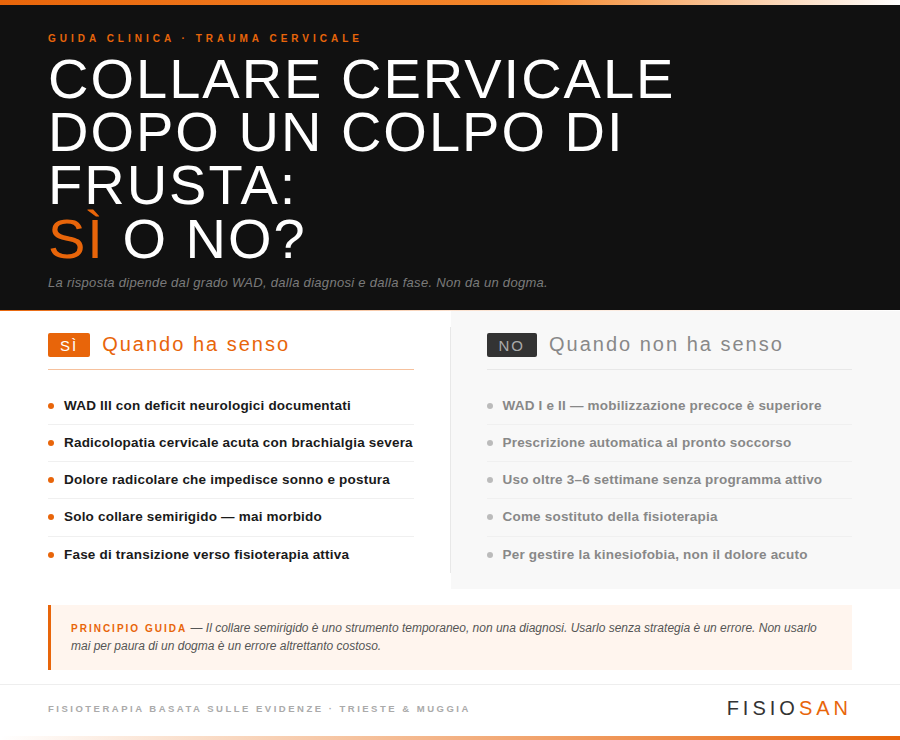
Sintesi pratica: quando sì, quando no
Nei WAD I e II — la grande maggioranza dei colpi di frusta — il collare non ha indicazione. La mobilizzazione precoce, l’educazione al movimento, il ritorno progressivo alle attività normali e, dove opportuno, la fisioterapia attiva rappresentano l’approccio supportato dalla letteratura. Insistere col collare in questi casi non è cautela: è un danno evitabile.
Nei WAD III con deficit neurologici, o in presenza di radicolopatia cervicale acuta documentata con dolore radicolare severo, il collare semirigido temporaneo può avere senso clinico, è supportato da evidenze (Kuijper 2009) ed è previsto da alcune linee guida internazionali come opzione valida. La scelta dipende dalla valutazione del singolo paziente, non da un principio ideologico in nessuna direzione.
Nei WAD IV — fratture o lussazioni — è ovviamente una necessità medica urgente che prescinde completamente da questo discorso.
Bibliografia
¹ Spitzer WO, et al. Quebec Task Force on Whiplash-Associated Disorders. Spine. 1995;20(8 Suppl):1S–73S. PMID: 7631968. https://pubmed.ncbi.nlm.nih.gov/7631968/
² Rosenfeld M, et al. Early intervention in whiplash-associated disorders. Spine. 2000;25(14):1782–1787. https://doi.org/10.1097/00007632-200007150-00008
³ Rosenfeld M, et al. Active intervention in WAD improves long-term prognosis. Spine. 2003;28(22):2491–2498. https://doi.org/10.1097/01.BRS.0000090822.96814.13
⁴ Christensen SW, et al. Soft-collar use in rehabilitation of WAD — Systematic review. Musculoskeletal Science and Practice. 2021;55:102426. https://doi.org/10.1016/j.msksp.2021.102426
⁵ Ronconi G, et al. Use of soft cervical collar in whiplash patients — propensity score matching. Healthcare. 2021;9(10):1363. https://doi.org/10.3390/healthcare9101363
⁶ Kuijper B, et al. Cervical collar or physiotherapy versus wait and see for recent onset cervical radiculopathy. BMJ. 2009;339:b3883. https://doi.org/10.1136/bmj.b3883
⁷ Bussières AE, et al. Treatment of neck pain–associated disorders and WAD: clinical practice guideline. J Manipulative Physiol Ther. 2016;39(8):523–564. https://doi.org/10.1016/j.jmpt.2016.08.007
⁸ Miller C, et al. Soft and rigid collars provide similar restriction in cervical range of motion during ADL. Arch Phys Med Rehabil. [Verifica DOI prima della pubblicazione]
 Dott. Marco Segina
Dott. Marco Segina
Responsabile della sezione Fisioterapia Ortopedica e Sport del Poliambulatorio Fisiosan con sede a Trieste e a Muggia.
Amministratore della Polisportiva Venezia Giulia SSDarl – con sezioni Volley, Basket, BodyBuilding, Pesistica, Corsa, MountainBike.
Laureato in Fisioterapia con Lode C/o Facoltà di Medicina e Chirurgia di Trieste e Vincitore del premio miglior tesi di Laurea in Italia nel 2008 (Una nuova Scala di Valutazione delle Lombalgie).
Altri titoli:
Master Universitario in ecografia muscoloscheletrica per fisioterapisti e podologi;
Master Universitario in Osteopatia;
Diploma di Osteopractor (American Academy of Manipulative Therapy);
Diploma di Chiroterapia e manipolazioni vertebrali (Manipulation Italian Academy);
Diploma di Preparatore Atletico;
McKenzie method (level A,B,C,D,E);
Stecco method (I e II livello);
Dry Needlig cert. (American Academy of ManipulativeTherapy);
Spinal Manipulation cert. (American Academy of Manual Therapy);
McGill method (I,II,III livello);
Documentarion based care certificate instructor;
Istruttore di Functional Trainig;
Personal Trainer;
Tecnogym Exercise specialist.