Al nostro centro, ogni settimana incontriamo persone con una storia diversa, ma con un nemico comune: il mal di schiena cronico. Alcuni arrivano sfiniti, dopo mesi di consulti e trattamenti inefficaci. “Il dolore mi sveglia la notte”, “Non riesco a stare seduto”, “Non so più che posizione prendere”. E spesso, dopo una valutazione attenta, scopriamo che il problema non è un’ernia, né un problema muscolare. È il disco intervertebrale stesso ad aver perso la sua funzione.
Si parla in questi casi di lombalgia discogenica, una condizione tanto comune quanto poco compresa. Eppure, oggi sappiamo molto di più. E possiamo fare molto di più.
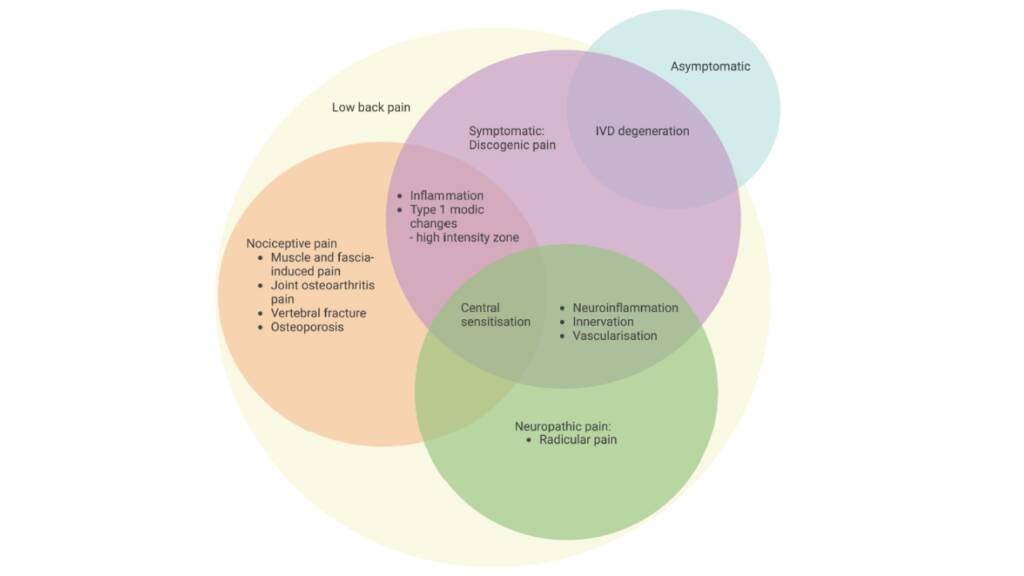
Questa condizione spesso si associa ad altre cause di dolore lombare, ed ecco che la lombalgia diventa “Aspecifica”, che non significa “dalla causa ignota” ma piuttosto “multifattoriale”.
Il dolore lombare non è sempre uguale: non solo discogenico
Come accennato, il mal di schiena è una condizione complessa, e può avere molteplici origini; per citarne le principali:
- Discogenico: come abbiamo visto, causato da degenerazione interna al disco.
- Radicolare: tipico della sciatica, causato dalla compressione di una radice nervosa.
- Facettale: legato alle articolazioni posteriori (facette), spesso con dolore quando si sta in piedi o in determinati movimenti.
- Muscolare/fasciale: da sovraccarico /contratture dei muscoli paraspinali.
- non specifico: senza una causa unica chiara e visibile, spesso influenzato da più fattori.
Queste forme spesso si sovrappongono, ecco perché una valutazione clinica approfondita è fondamentale
Quando il disco si “ammala”: una fonte interna di dolore
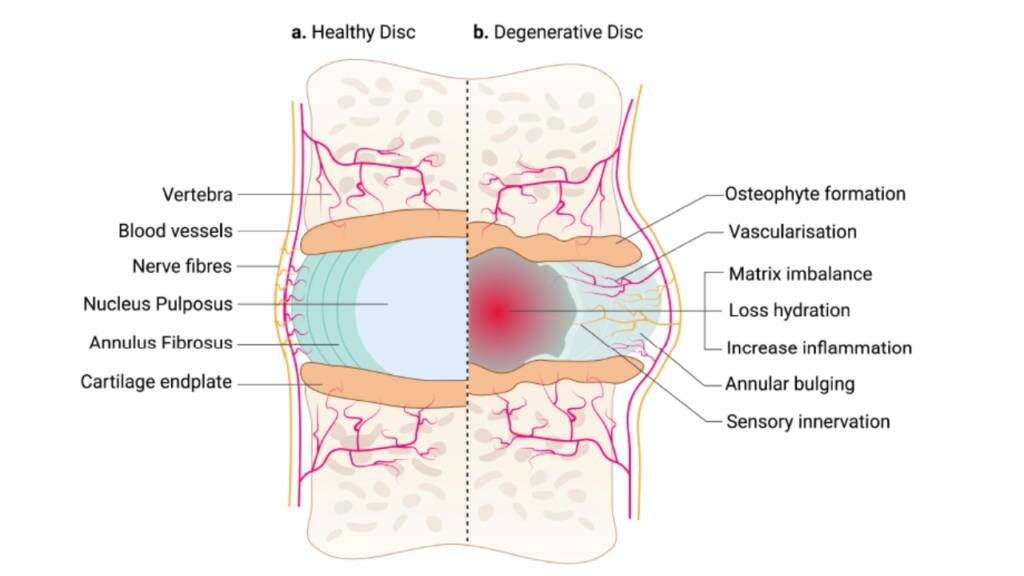
I dischi intervertebrali sono i nostri “ammortizzatori naturali”. Strutture sofisticate, composte da un centro gelatinoso (nucleus pulposus) e un anello fibroso esterno (anulus fibrosus), che permettono flessibilità, assorbimento degli urti e stabilità.
Ma con l’età, lo stress meccanico ripetuto, i microtraumi ripetuti e alcuni stili di vita (sedentarietà, fumo, posture protratte), il disco degenera. Si disidrata, perde elasticità, si crepa, si infiamma. E inizia a generare dolore, anche senza che vi sia un’ernia.
Lombalgia discogenica: come riconoscerla
È un dolore:
- Localizzato in profondità, nella zona lombare.
- Spesso peggiore da seduti o dopo lunghi viaggi.
- Non necessariamente irradiato alla gamba.
- Che non si risolve facilmente con i classici trattamenti.
La risonanza magnetica, se svolta, mostrerà; perdita di idratazione, “high intensity zones”, riduzione dell’altezza del disco e alterazioni dell’endplate sono segni tipici.
Dove nasce il dolore? L’infiammazione e la crescita nervosa nel disco
Un disco sano è privo di nervi. Queste gli argomenti che anni fa venivano usati per dire che il disco intervertebrale non più generare dolore, ma quello che negli anni si è visto, è che durante il processo degenerativo, per tentare di ripristinare la struttura stessa del disco:
Si attivano processi infiammatori cronici.
- Si formano microfessure.
- Crescono terminazioni nervose e vasi sanguigni all’interno del disco.
- Le cellule del disco iniziano a produrre sostanze come NGF, BDNF, IL-1β, TNF-α, che sensibilizzano le fibre nervose.
Questo spiega perché una struttura che da sana non genera dolore, puo generarlo in sordina e può diventare cronico e ipersensibile, fino a compromettere seriamente la qualità della vita.
Patofisiologia della degenerazione discale: cosa succede veramente nel disco
Il processo di degenerazione del disco intervertebrale (IVD) è multifattoriale. Inizia già dalla giovane età con la perdita delle cellule notocordali, fondamentali per mantenere l’equilibrio tra sintesi e degradazione della matrice extracellulare (ECM). Col tempo si osserva:
- perdita di proteoglicani e collagene di tipo II,
- riduzione dell’idratazione del disco,
- transizione verso una matrice più rigida e meno elastica,
- aumento dell’attività di enzimi degradativi (MMPs),
- calcificazione dell’endplate e alterazione del trasporto di nutrienti.
Questi cambiamenti rendono il disco meno capace di assorbire i carichi e più suscettibile a microfessure e infiammazione, che attivano il dolore
La sensibilizzazione centrale e periferica: quando il sistema nervoso “si sbaglia”
In molti pazienti con dolore lombare cronico, il dolore non è più proporzionale al danno, ed è qui che l’educazione, la riabilitazione graduale e le tecniche di neuromodulazione fanno davvero la differenza.
In termini semplici ciò che può avvenire è:
- Sensibilizzazione periferica: i nervi nella schiena diventano più sensibili e iniziano a reagire anche a piccoli stimoli.
- Sensibilizzazione centrale: il cervello e il midollo esagerano la risposta al dolore, anche dopo che il problema iniziale è risolto.
Cosa possiamo fare? Le strategie terapeutiche più efficaci
1. Approccio farmacologico (con attenzione)
Gli antinfiammatori (FANS e COX-2) sono spesso la prima arma. Tuttavia, non sono privi di effetti collaterali e – come abbiamo approfondito in un altro nostro articolo – possono rallentare i processi di guarigione tissutale, specialmente nei casi di lesioni muscolari e tendinee, interferendo con le fasi iniziali della riparazione naturale del corpo (leggi l’articolo completo qui).
Per questo è preferibile usarli con cautela, a breve termine, e mai come unica strategia.
2. Riabilitazione attiva e rieducazione al movimento: il cuore del trattamento
Il disco degenerato soffre quando lavora da solo. Se i muscoli del tronco non sostengono la colonna, il carico meccanico finisce tutto sul disco, amplificandone lo stress.
Il rinforzo della muscolatura profonda (core stability) è essenziale per:
- Ridurre la pressione sui dischi.
- Distribuire correttamente le forze durante i movimenti.
- Prevenire ulteriori danni.
I programmi di rieducazione al movimento, combinati con esercizi personalizzati, hanno dimostrato di essere la strategia più efficace a lungo termine per ridurre il dolore e migliorare la funzionalità nelle lombalgie discogeniche (Ref: Foster et al., 2018, The Lancet).
Il movimento come stimolo rigenerativo per il disco intervertebrale
Contrariamente alla credenza comune che il riposo assoluto sia la soluzione migliore per il mal di schiena, evidenze scientifiche recenti indicano che un’attività fisica moderata e regolare può avere effetti benefici sulla salute dei dischi intervertebrali. In particolare, l’esercizio fisico adeguato stimola il metabolismo del disco, favorendo la sintesi di proteoglicani e migliorando l’idratazione del nucleo polposo.
Una revisione sistematica pubblicata su Sports Health (Shu et al., 2024) ha analizzato 13 studi scientifici riguardanti gli effetti della corsa sui dischi intervertebrali. I risultati hanno mostrato che, nel breve termine, la corsa può causare una compressione temporanea del disco, con una riduzione dell’altezza fino a 10 mm dopo corse tra i 6 e i 25 km. Tuttavia, questi effetti sono reversibili e l’idratazione del disco tende a normalizzarsi entro 24-48 ore.
Nel lungo termine, i corridori abituali presentano dischi più idratati, più alti e meno degenerati rispetto ai sedentari. Questi benefici sembrano essere legati a una “finestra di carico” ottimale, dove lo stimolo meccanico è sufficiente per attivare i processi rigenerativi senza causare danni.
Inoltre, studi su modelli animali suggeriscono l’esistenza di una relazione dose-risposta tra il carico meccanico e i processi rigenerativi del disco. Un carico elevato ma a basso volume e bassa frequenza può indurre meccanismi rigenerativi, inclusi miglioramenti nel contenuto di proteoglicani del disco e nel trasporto di fluidi e soluti.
Queste evidenze sottolineano l’importanza di un programma di esercizio fisico personalizzato, che consideri la dose e l’intensità dello stimolo meccanico, per promuovere la salute e la rigenerazione dei dischi intervertebrali (ne avevamo già parlato in un articolo specifico).
In sintesi, l’evidenza mostra che:
- I carichi ciclici e controllati stimolano il metabolismo cellulare del disco.
- Favoriscono l’assorbimento di nutrienti e l’eliminazione dei cataboliti.
- Promuovono la sintesi di proteoglicani e la ristrutturazione dell’ECM.
La dose fa la differenza: carichi eccessivi peggiorano la degenerazione, mentre carichi adeguati con giusti tempi di recupero, stimolano la rigenerazione.
3. Terapie manuali: efficaci nel breve termine
Manipolazioni vertebrali, mobilizzazioni, tecniche miofasciali: tutte hanno una loro validità nel ridurre la sintomatologia acuta, migliorando la mobilità e disattivando trigger miofasciali.
Le utilizziamo spesso come supporto iniziale, sempre integrate in un percorso attivo.
4. Terapie interventistiche e chirurgia (nei casi selezionati)
Quando il dolore è resistente e invalidante, si può ricorrere a:
- Infiltrazioni selettive (ad es. basivertebrale)
- Radiofrequenza per desensibilizzare i nervi
- Chirurgia discale o fusione, solo se tutte le altre strategie hanno fallito.
Rigenerare il disco: il futuro è già iniziato
Le nuove frontiere della medicina puntano non solo a spegnere il dolore, ma a riparare il disco:
- Terapie con cellule staminali mesenchimali
- Biomateriali personalizzati
- Fattori di crescita e medicina rigenerativa
Sono terapie in fase di sperimentazione avanzata, ma già in alcuni centri si stanno integrando in protocolli clinici.
Conclusione: il dolore discogenico si può affrontare
Il dolore lombare cronico non va accettato come normale. Se hai un dolore profondo, persistente, che non passa con il riposo o i classici trattamenti, potrebbe essere discogenico.
Al nostro centro, valutiamo ogni caso con un approccio integrato, clinico e strumentale, e costruiamo un percorso su misura fatto di ascolto, educazione, riabilitazione anche in equipe multidisciplinare.
Ogni anno migliaia di persone risolvono il proprio problema grazie alla nostra guida.
Riferimento bibliografico
- Mohd Isa, I.L., Teoh, S.L., Mohd Nor, N.H., & Mokhtar, S.A. (2023). Discogenic Low Back Pain: Anatomy, Pathophysiology and Treatments of Intervertebral Disc Degeneration. International Journal of Molecular Sciences, 24(1), 208. https://doi.org/10.3390/ijms24010208
- Foster, N.E., Anema, J.R., Cherkin, D., et al. (2018). Prevention and treatment of low back pain: evidence, challenges, and promising directions. The Lancet, 391(10137), 2368–2383. https://doi.org/10.1016/S0140-6736(18)30489-6
- Centro Fisiosan. Antinfiammatori e recupero muscolare: stiamo davvero aiutando il nostro corpo?, https://www.fisioterapiafisiosan.it/antinfiammatori-e-recupero-muscolare-stiamo-davvero-aiutando-il-nostro-corpo/
Bibliografia di riferimento sugli effetti controversi degli antinfiammatori:
- Deyhle MR, et al. (2022). Effects of NSAIDs on skeletal muscle: current knowledge and implications for exercise and injury recovery. Frontiers in Pharmacology, 13:842703. https://doi.org/10.3389/fphar.2022.842703
- Ziltener JL, et al. (2010). NSAIDs and musculoskeletal treatment: what is the clinical evidence?. Sports Medicine, 40(10):823–857. https://doi.org/10.2165/11534960-000000000-00000
- Mackey AL, Kjaer M. (2017). Connective tissue regeneration in skeletal muscle after eccentric contraction-induced injury. Journal of Applied Physiology, 122(3), 533–540. https://doi.org/10.1152/japplphys00787.2016
- Centro Fisiosan “Correre è davvero pericoloso per la schiena? La scienza risponde..”, https://www.fisioterapiafisiosan.it/correre-e-davvero-pericoloso-per-la-schiena-la-scienza-risponde/
Bibiliografia di riferimento sugli effetti del carico e degli stimoli meccanici sui dischi intervertebrali:
- Shu, et al. (2024). Impact of Running Exercise on Intervertebral Disc: A Systematic Review. Sports Health.
- Belavý, D.L., et al. (2016). Can Exercise Positively Influence the Intervertebral Disc?. Sports Medicine, 46(4), 473–485. https://pubmed.ncbi.nlm.nih.gov/22648342/
- Adams, M.A., & Dolan, P. (2005). Mechanical loading of intervertebral discs as a factor in the etiology of low back pain. Spine, 30(5), 529–538.
 Dott. Marco Segina
Dott. Marco Segina
Responsabile della sezione Fisioterapia Ortopedica e Sport del Poliambulatorio Fisiosan con sede a Trieste e a Muggia.
Amministratore della Polisportiva Venezia Giulia SSDarl – con sezioni Volley, Basket, BodyBuilding, Pesistica, Corsa, MountainBike.
Laureato in Fisioterapia con Lode C/o Facoltà di Medicina e Chirurgia di Trieste e Vincitore del premio miglior tesi di Laurea in Italia nel 2008 (Una nuova Scala di Valutazione delle Lombalgie).
Altri titoli:
Master Universitario in ecografia muscoloscheletrica per fisioterapisti e podologi;
Master Universitario in Osteopatia;
Diploma di Osteopractor (American Academy of Manipulative Therapy);
Diploma di Chiroterapia e manipolazioni vertebrali (Manipulation Italian Academy);
Diploma di Preparatore Atletico;
McKenzie method (level A,B,C,D,E);
Stecco method (I e II livello);
Dry Needlig cert. (American Academy of ManipulativeTherapy);
Spinal Manipulation cert. (American Academy of Manual Therapy);
McGill method (I,II,III livello);
Documentarion based care certificate instructor;
Istruttore di Functional Trainig;
Personal Trainer;
Tecnogym Exercise specialist.


